Wenn DOAKs präoperativ pausiert werden, sollte zur Überbrückung kein niedermolekulares Heparin verabreicht werden. Anstelle der früher praktizierten „Bridging-Strategie“ ist man zum „Switching“ übergegangen. Die Antikoagulation wird präoperativ – jeweils nach dem erforderlichen Zeitintervall – abgesetzt.
Julia Fleiß
Durch den guten „On“- und „Off“-Effekt von DOAKs (direkte orale Antikoagulantien) ist das „Bridging“ von Patienten, denen ein operativer Eingriff bevorsteht, einfacher zu planen, wenn nicht sogar obsolet. Das betont Univ. Prof. Sabine Eichinger-Hasenauer von der Universitätsklinik für Innere Medizin I der Medizinischen Universität Wien. Mit deren Einführung vor einigen Jahren habe sich eine Alternative für Vitamin K-Antagonisten für die Behandlung von arteriellen und venösen thrombo-embolischen Ereignissen ergeben. DOAK sind für die Thromboembolie-Prophylaxe bei nicht-valvulärem Vorhofflimmern und zur Behandlung und Sekundärprophylaxe bei venösen Thromboembolien zugelassen. Hier werde laut den internationalen Empfehlungen den NOAKs der Vorzug gegeben, da sie „ein niedrigeres Blutungsrisiko aufweisen und keine regelmäßige Überwachung der Therapie erforderlich machen“, wie Eichinger-Hasenauer weiter ausführt.
Einnahme und Abbau unterschiedlich
Es gibt vier zugelassene DOAKs: den direkten Thrombin(Gerinnungsfaktor IIa-) Inhibitor Dabigatran und die direkten Gerinnungsfaktor Xa-Inhibitoren Rivaroxaban, Apixaban und Edoxaban. Sie unterscheiden sich teilweise in der Einnahme (Rivaroxaban und Edoxaban einmal täglich, Apixaban zweimal täglich) und im Abbau. Dabigatran wird zu 80 Prozent über die Niere ausgeschieden, Edoxaban zu 50 Prozent.
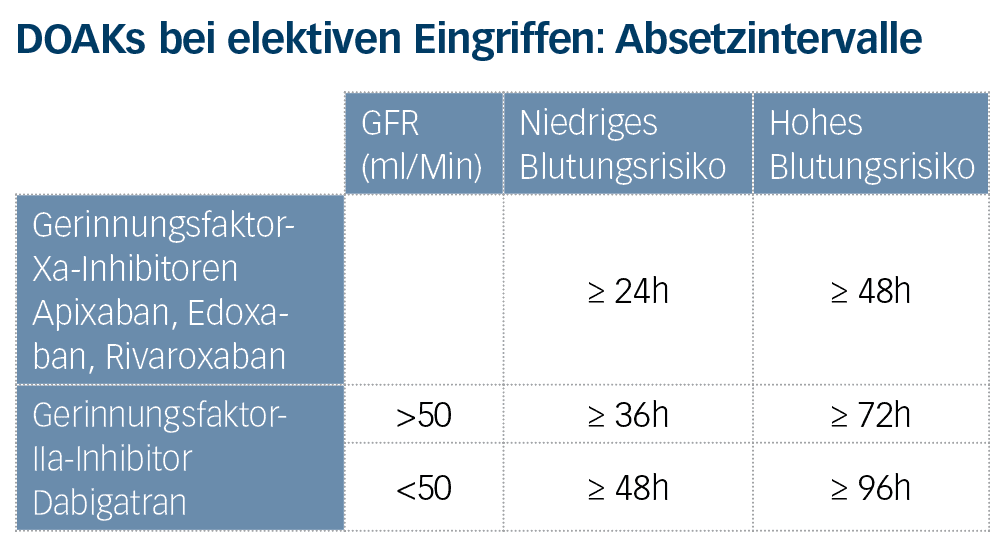
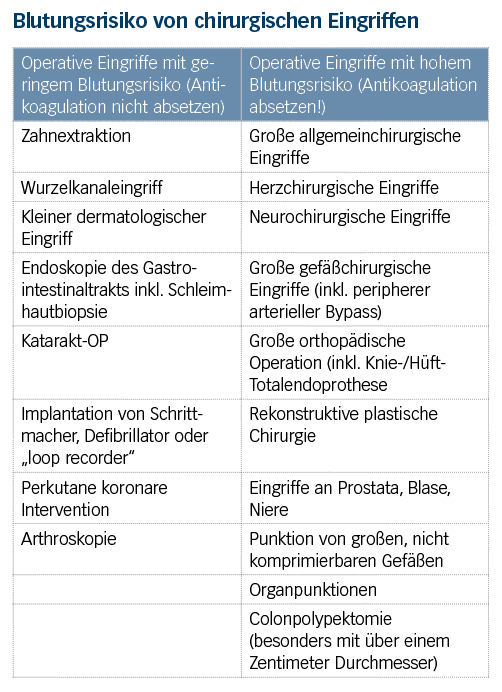
Für elektive operative Eingriffe bei Patienten, die DOAKs einnehmen, gibt es laut Eichinger-Hasenauer und Assoz. Prof. Thomas Gary, Facharzt für Innere Medizin und Gefäßmedizin aus Graz, ganz klare Vorgaben: Beim perioperativen Management gelte es, das Blutungsrisiko des geplanten Eingriffs gegen die Gefahr von Thromboembolien durch Unterbrechung der Antikoagulation abzuwägen. Ein weiterer wesentlicher Faktor ist die glomeruläre Filtrationsrate – gemessen an der Creatinin-Clearance: Je nachdem, wie hoch dieser Wert ist, und je nach DOAK liegt der Zeitpunkt für das Absetzen der Medikation zwischen 24 bis zu 96 Stunden vor einem geplanten Eingriff. Bei einer Operation mit geringem Blutungsrisiko muss die Antikoagulation laut Eichinger-Hasenauer im Vorfeld nicht abgesetzt werden. Bei einem Eingriff mit einem Standardrisiko für Blutungen gilt für alle Faktor Xa-Inhibitoren, dass sie 24 Stunden zuvor pausiert werden sollen. Bei einer Operation mit hohem Blutungsrisiko werden sie mindestens 48 Stunden vorher abgesetzt. Bei Dabigatran verlängert sich das Absetzintervall je nach Nierenfunktion. „Es muss abgewartet werden, bis das Präparat ausgeschieden ist. Bei schlechter Nierenfunktion und einem Eingriff mit hohem Blutungsrisiko kann das 96 Stunden dauern“, erklärt Gary.
Beide Experten betonen: „Wichtig ist, dass man präoperativ kein niedermolekulares Heparin zur Überbrückung gibt, während die DOAK pausiert werden.“ Die früher gängige „Bridging“-Strategie wurde in den vergangenen Jahren immer mehr in Zweifel gezogen. „DOAKs wirken ein bis zwei Tage nach der Einnahme und werden in dieser Zeit ausgeschieden. Wir reden nun vom ‚Switching‘, lassen das Medikament vor einer Operation aus und benötigen kein ‚Bridging‘“, erklärt Gary. Eichinger-Hasenauer ergänzt: „Präoperativ verabreichtes niedermolekulares Heparin führt erst recht dazu, dass der Patient überantikoaguliert ist und das Blutungsrisiko erhöht ist.“
Nicht zu früh absetzen
„Die oralen Antikoagulantien nicht zu früh absetzen!“, warnt Eichinger-Hasenauer in Anbetracht von Erfahrungen, dass Patienten oft zu lange vor einem Eingriff die Einnahme von Blutverdünnern aussetzen. Das müsse man den Patienten im Vorfeld auch entsprechend erklären. „Postoperativ startet man wieder mit der Einnahme der DOAKs, sobald der Chirurg grünes Licht gibt. Bei den meisten Eingriffen erfolgt das noch während des Aufenthalts im Spital“, sagt Gary. Wichtig für den Allgemein mediziner: Drei bis vier Stunden nach der Einnahme von DOAKs ist der Patient vollständig antikoaguliert. Dazu Eichinger-Hasenauer: „Üblicherweise startet man frühestens acht Stunden nach dem Eingriff mit niedermolekularem Heparin in Prophylaxedosis. Je nach Thromboembolie-Risiko und je nachdem, wie die Operation verlaufen ist, kann ab dem zweiten postoperativen Tag auf therapeutische Dosen von niedermolekularem Heparin gesteigert werden.“ Basierend auf der Einschätzung des Chirurgen kann laut ihr frühestens 48 Stunden nach dem Eingriff die Einnahme des DOAK in therapeutischer Dosis erfolgen.
Vorgehen im Notfall
„Geht man bei einem elektiven Eingriff wie beschrieben vor, dann ist die Ursache einer akut auftretenden Blutung während einer Operation nicht die Blutverdünnung“, versichert Gary. Daher bringe die Verabreichung eines Antidots in diesen Fällen nichts. Anders hingegen ist das Vorgehen bei einer akuten Blutung aufgrund eines Unfalls oder bei einer akut notwendigen Operation: „Handelt es sich um einen Patienten, der Dabigatran einnimmt, verabreicht man Idarucizumab, ein spezifisches Infusionsprodukt, das die Substanz schlagartig bindet und die Wirkung binnen weniger Minuten aufhebt.“ Bei Faktor Xa-Inhibitoren gibt es laut Gary zwei Strategien: Zum einen die Gabe von „Andexanet alfa“, einem rekombinanten Faktor X, der aufgrund der hohen Kosten nur bei Nischen-Indikationen wie etwa beim Polytrauma eingesetzt wird. Alternativ kommen die Faktorenkonzentrate Beriplex oder Prothromplex zum Einsatz.
© Österreichische Ärztezeitung Nr. 8 / 25.04.2023